Dans cet article, on parle des compléments pour l’asthme : lesquels sont-ils et comment agissent-ils ?
Sommaire
L’asthme et sa gestion
L’asthme est un tableau pathologique chronique caractérisé par une inflammation latente du tissu bronchoalvéolaire qui, face à une exposition à certains facteurs de stress (comme les allergènes, les agents pathogènes ou des augmentations drastiques de la demande respiratoire), réagit en produisant une forte bronchoconstriction (le muscle lisse se contracte et « ferme » les voies aériennes), compliquant les échanges gazeux et donc l’oxygénation.
Certains compléments ont montré un lien positif avec l’asthme, pouvant atténuer la réponse inflammatoire aiguë d’une « crise » et faciliter la relaxation du muscle lisse des voies respiratoires.
Jetons un œil aux mécanismes par lesquels ces compléments peuvent aider.
Vitamine E pour le contrôle de l’asthme
Le tocophérol (vitamine E) a été proposé comme un nutriment capable d’atténuer l’incidence de l’asthme grâce à ses mécanismes antioxydants, qui peuvent contrer la production d’espèces réactives de l’oxygène et la peroxydation des lipides de la bicouche lipidique des cellules du tissu lisse, régulant à la baisse des facteurs moléculaires pro-inflammatoires qui augmentent le risque de développer un épisode aigu de bronchoconstriction.
Elle est envisagée comme un possible « protecteur » contre le développement de la maladie en agissant sur les mécanismes sous-jacents les plus primaires de la physiopathologie de l’asthme, qui est l’inflammation chronique du tissu.

Étude
Une étude menée sur pas moins de 77 866 femmes pendant 10 ans de suivi (un échantillon solide) a montré que celles qui consommaient plus de vitamine E dans leur alimentation présentaient un risque réduit de 47 % de développer de l’asthme sur ces 10 ans.
On trouve des revues indiquant l’inefficacité de la supplémentation en vitamine C sur l’asthme, mais comme le souligne la revue précédente, des erreurs ont été commises dans leurs analyses statistiques, ce qui invalide toute conclusion possible.
Combinaison Vitamine C + E
Ce qui est clair, c’est qu’elles ne semblent pas agir en synergie (Wilkinson et al., 2014).
La vitamine E semble associée à un effet prophylactique, favorisant la réduction du développement de l’asthme au fil du temps grâce à une consommation élevée de cette vitamine.
La vitamine C, en revanche, a démontré qu’elle peut contrer la bronchoconstriction induite par l’exercice physique lorsqu’elle est administrée de façon aiguë (immédiatement avant ou après l’exercice).
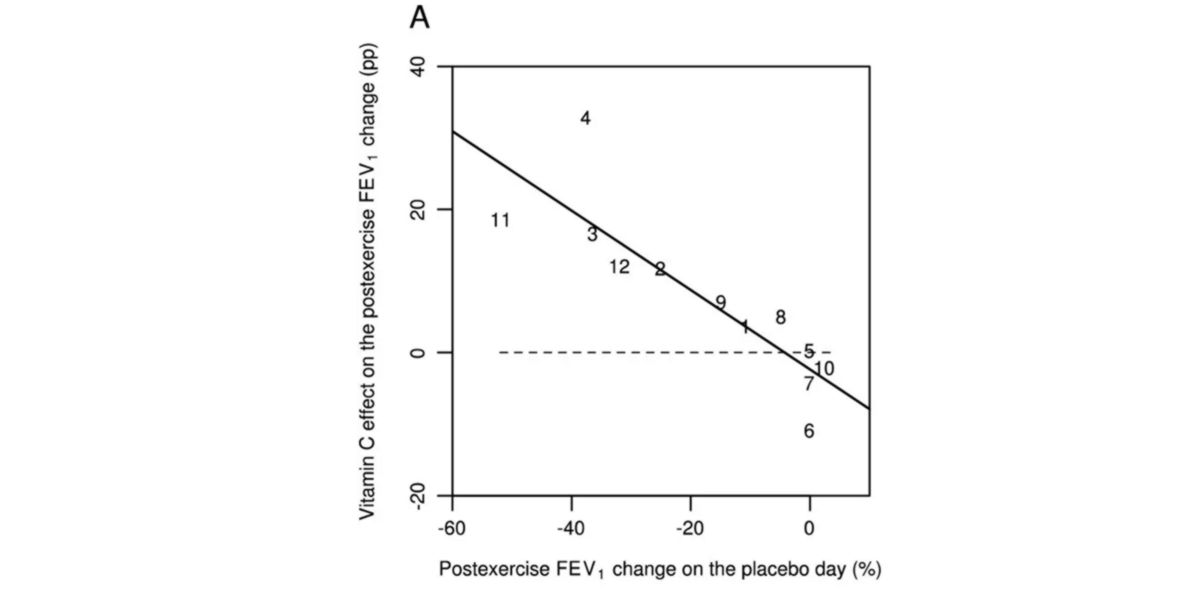
Figure I. Effet de la vitamine C sur le VEMS en relation au changement par rapport au jour sans consommation.
Atténuant la diminution du VEMS, un paramètre respiratoire dont la baisse indique une insuffisance respiratoire ou une maladie inflammatoire/obstructive pulmonaire.
Les auteurs indiquent que cela peut être dû à la vitesse accrue de transfert vers le fluide de la couche de revêtement du tissu pulmonaire.
Cela dit, il faut souligner que l’essai présenté sur la vitamine E est une étude prospective observationnelle et que la vitamine E n’est pas forcément la cause directe de la diminution des crises d’asthme.
Peut-être que les femmes qui consommaient plus de vitamine E (et se supplémentaient) avaient une alimentation plus variée en nutriments (d’où aussi la consommation plus élevée), étaient moins stressées et faisaient plus d’exercice.
Tous des facteurs atténuants dans le développement de l’asthme.
Les études sur la vitamine C concernant la fonction ventilatoire semblent assez concluantes, et grâce à ses mécanismes antioxydants via la capture des ERO, elles ont un sens physiologique.

Il faut évaluer les effets sur des échantillons plus larges, mais c’est un nutriment prometteur pour réduire l’hyperréactivité du tissu respiratoire.
Magnésium et inflammation liée à l’asthme
Le magnésium est un minéral qui, sous forme ionique, participe à de nombreux processus métaboliques dans l’organisme, agissant comme cofacteur ou substrat.
Le statut en magnésium dans l’organisme est étroitement lié à nos biomarqueurs d’inflammation systémique (King et al., 2005).
Cela a ouvert la porte à la spéculation sur la possible relation entre faibles concentrations de magnésium dans l’organisme et développement de troubles respiratoires, notamment l’asthme, cette condition étant due à un état d’inflammation chronique avec des épisodes aigus intermittents dans le tissu pulmonaire.
Les essais ont montré que la prévalence des maladies métaboliques associées à un état d’inflammation chronique (comme le diabète ou le syndrome métabolique) est liée à une faible consommation de magnésium via l’alimentation (Rosanoff et al., 2012).
De même, en raison de la physiopathologie de l’asthme, les carences en magnésium sont associées à une augmentation du développement et de la gravité des crises aiguës d’asthme.
Il existe un corpus solide de preuves montrant des améliorations de la fonction pulmonaire chez des patients asthmatiques suivant des régimes plus riches en magnésium (Britton et al., 1994 ; Emelyanov et al., 1999).
Kazaks et al., (2010) ont montré que la supplémentation en citrate de magnésium (350 mg/jour) était efficace pour améliorer les indices de qualité de vie des patients asthmatiques et diminuer la fréquence et la gravité des épisodes.
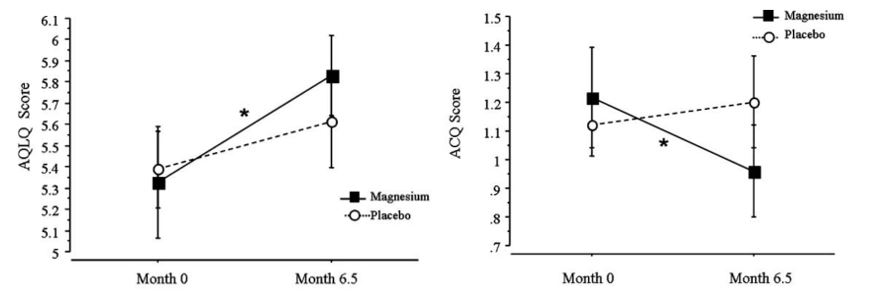
Figure II. Changements dans les questionnaires de qualité de vie (à gauche) et magnitude de l’asthme (à droite) après supplémentation en magnésium et placebo.
Étude
Une méta-analyse récente réalisée par Abuabat et al., (2019) montre une tendance positive dans les études sur le magnésium concernant la capacité vitale forcée.
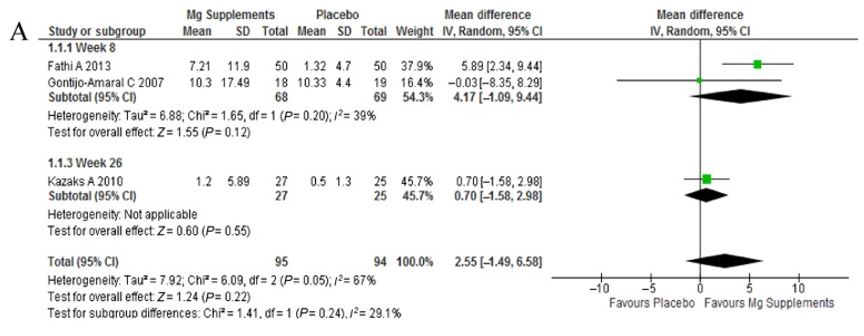
Figure III. Diagramme en arbre des effets de la consommation de magnésium sur la CVF.
Et le volume expiratoire forcé en une seconde.
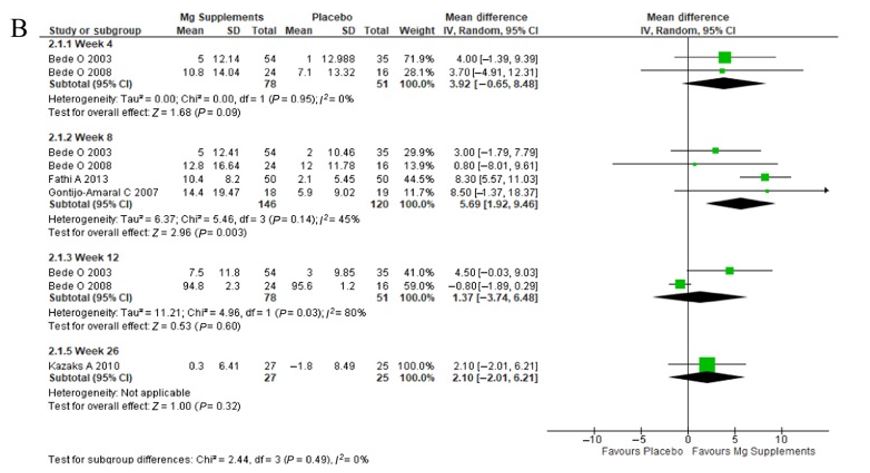
Figure IV. Diagramme en arbre des effets de la consommation de magnésium sur le VEMS.
Ils indiquent que, bien que modeste, la supplémentation en magnésium a un effet positif sur la capacité ventilatoire des patients asthmatiques, pouvant être un complément prometteur en tant qu’adjuvant au traitement pharmacologique prescrit pour le contrôle de la maladie.
De plus, sachant que plus de 60 % de la population ne couvre pas les recommandations établies pour la consommation quotidienne de ce minéral, et que entre 10 et 30 % présentent des carences en magnésium (DiNicolantonio et al., 2018) ; son usage en prévention n’est pas une mauvaise idée compte tenu de tous les mécanismes qu’il possède pour améliorer notre santé générale, et pas seulement ventilatoire (Baaij et al., 2015).
NAC comme mucolytique dans l’asthme
Un des effets les plus sous-estimés de l’asthme est l’augmentation de la sécrétion de mucus et son accumulation dans la barrière luminale ; un effet causé par l’inflammation qui produit une augmentation de l’exsudat vasculaire vers les voies respiratoires.
Tous les asthmatiques ont déjà souffert à un moment donné de congestion respiratoire due à un excès de mucosité.
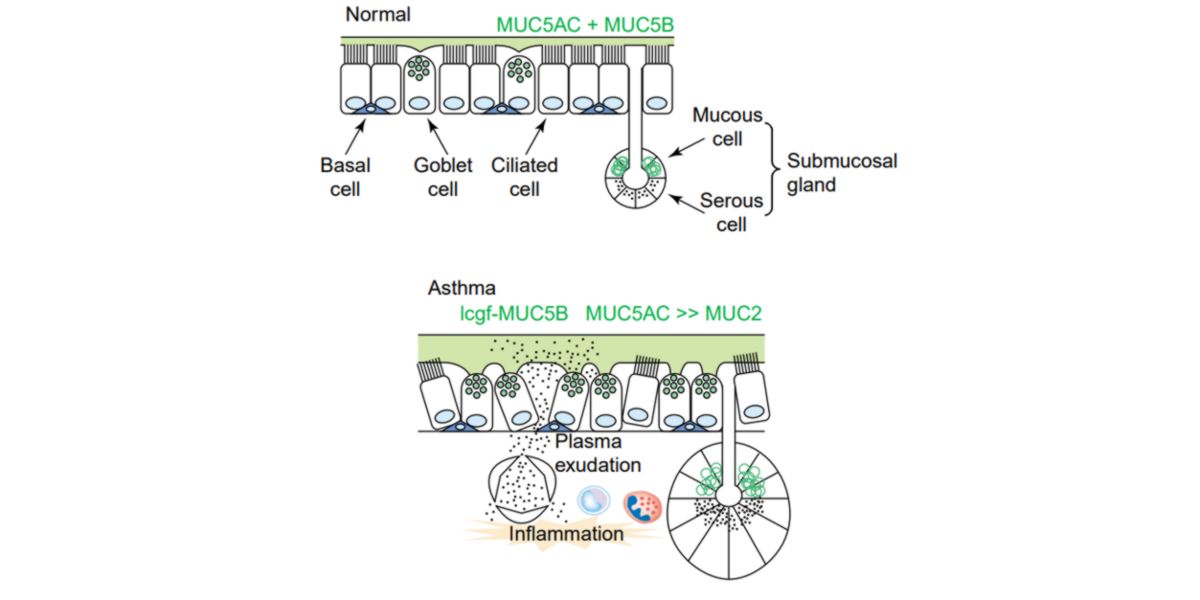
Figure V. Phénotype moléculaire de la sécrétion mucosale chez une personne normale et un patient asthmatique.
L’augmentation de la mucosité est un effet indésirable de l’inflammation systémique caractéristique de la maladie. Il existe actuellement des cibles thérapeutiques destinées au contrôle de l’hypersécrétion mucosale.
Rogers (2004), dans une excellente revue sur la physiopathologie de la production de mucus dans les voies respiratoires en conséquence de l’asthme, indique qu’une des cibles de contrôle est de faciliter l’élimination du mucus.
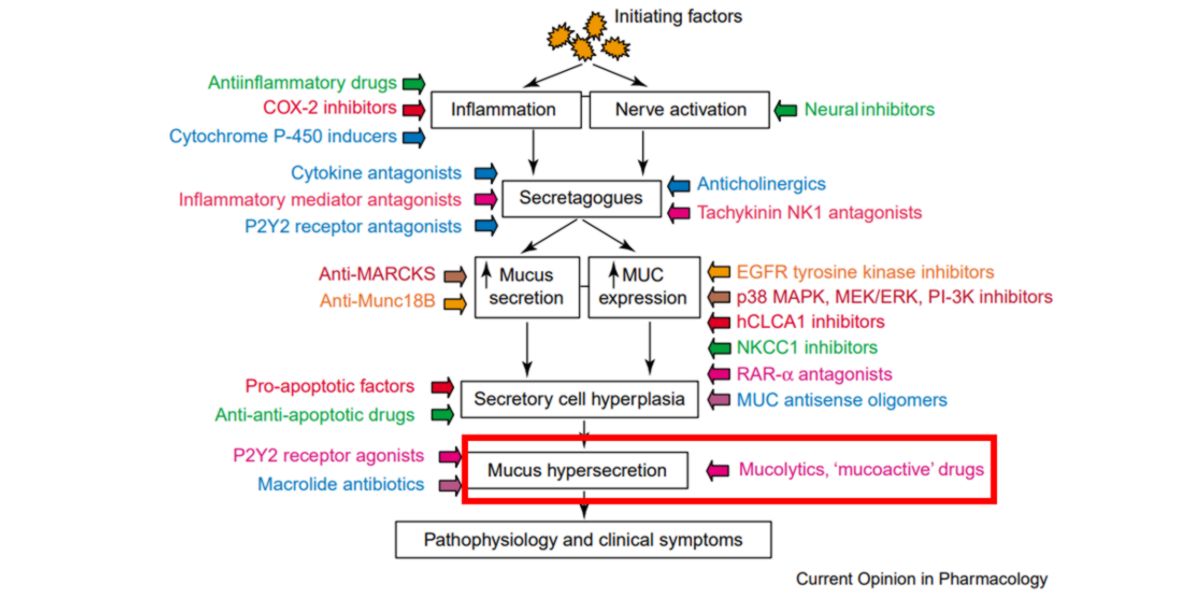
Figure VI. Diagramme simplifié de la physiopathologie de l’hypersécrétion mucosale chez les patients asthmatiques et agents thérapeutiques pour son contrôle.
L’auteur lui-même indique que le principal actif pour cela est la N-acétyl-cystéine (NAC), pourquoi ?
Parce que la NAC agit comme un mucolytique, combattant le stress oxydatif et agissant comme un réducteur des liaisons disulfure croisées denses du mucus :
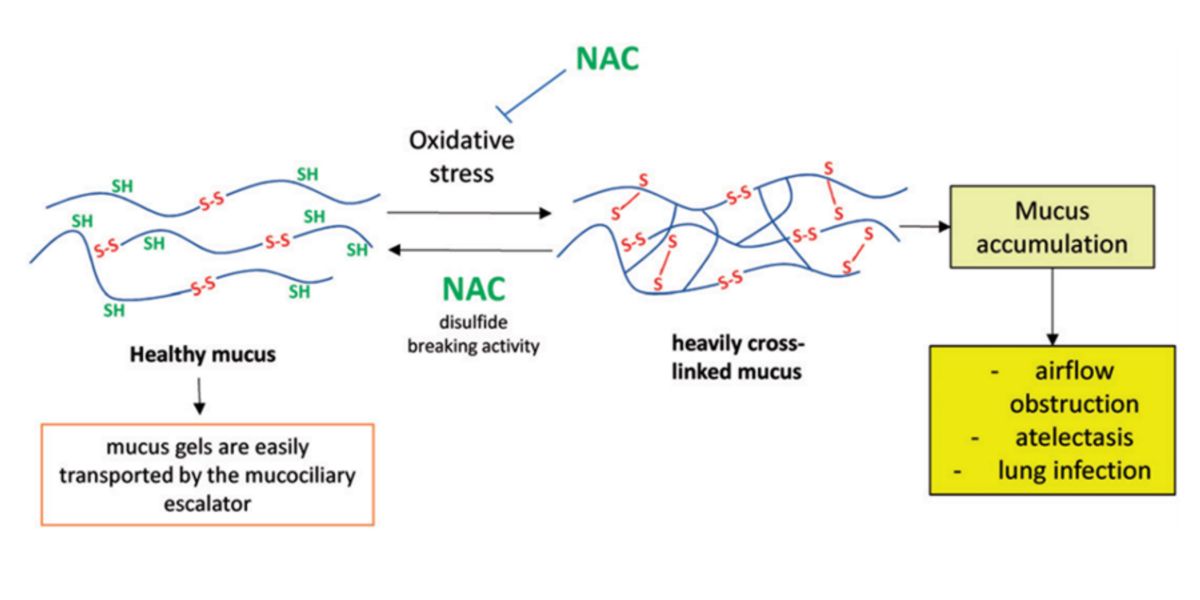
Figure VII. Mécanisme d’action mucolytique de la NAC.
Le mucus contient des liaisons soufre-soufre, plus il en contient, plus il est épais et s’accumule, rendant son élimination difficile et pouvant obstruer les voies respiratoires ; une conséquence classique de l’asthme.
Yerba mate chez les personnes asthmatiques
La yerba mate, tout comme le guarana, le café, le thé, la noix de kola, le cacao et d’autres fruits et graines, contient des méthylxanthines.
Ces alcaloïdes sont responsables de l’augmentation de l’activité sympathique de l’organisme.
La yerba mate contient de petites concentrations de théophylline (Saldaña et al., 2002 ; Pomilio et al., 2002).

Cet alcaloïde, cousin de la caféine, agit de façon similaire sur le système nerveux central : stimulant la sécrétion de catécholamines, augmentant le débit cardiaque, favorisant l’état de veille…
Mais il se caractérise aussi par un effet bronchodilatateur plus marqué que toute autre xanthine.
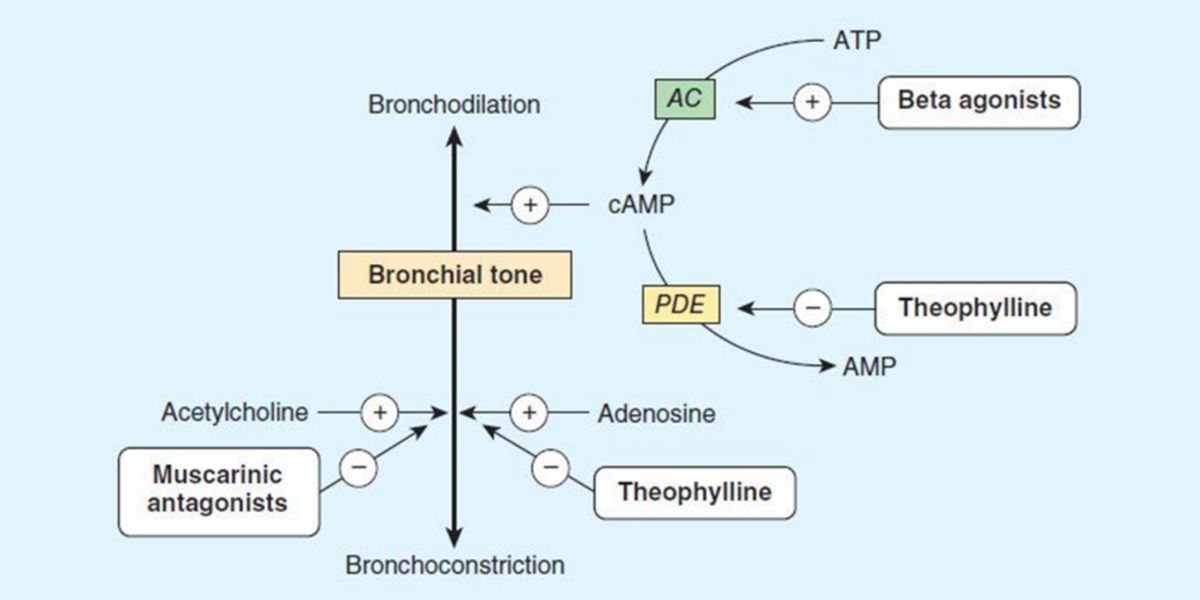
Figure VIII. Mécanisme d’action de la théophylline et d’autres agents sur le contrôle du tonus bronchique.
La théophylline agit en régulant le tonus bronchique via l’inhibition des phosphodiestérases du tissu pulmonaire et l’antagonisation des récepteurs à l’adénosine à la surface des cellules.
La théophylline est un agent qui peut faciliter la dilatation de la lumière des voies respiratoires, et éviter l’obstruction du circuit.
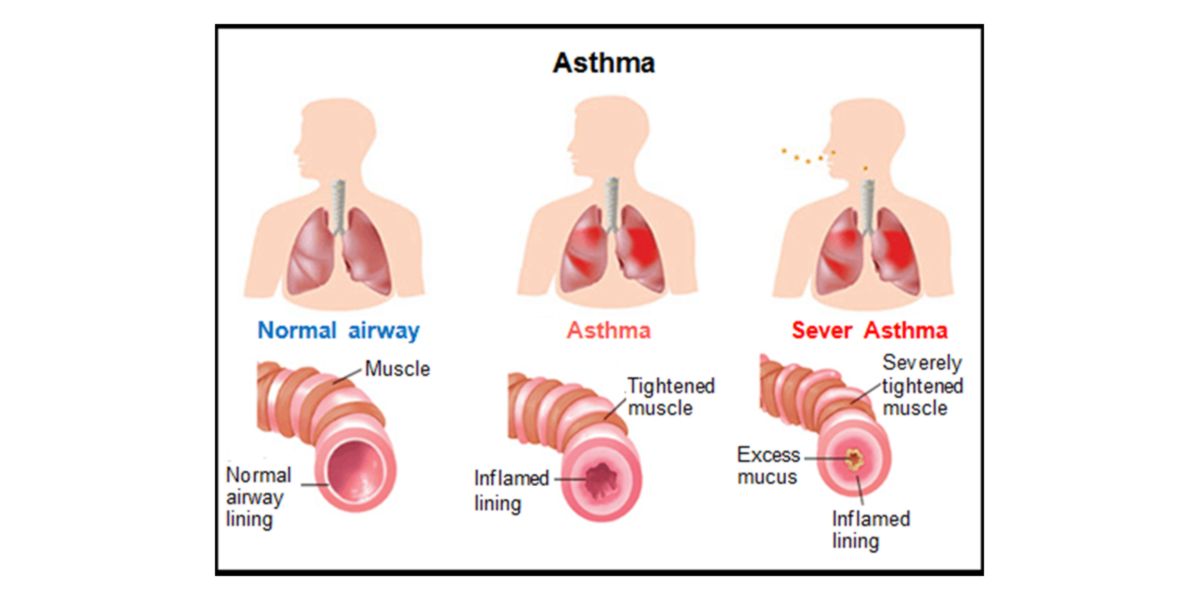
Figure IX. Représentation graphique de la bronchoconstriction induite par l’asthme.
Citrulline Malate et Asthme
Les effets de la citrulline sur l’asthme sont complexes et très spécifiques, mais constituent un champ d’étude très prometteur chez les patients asthmatiques en surpoids et obèses.
38,8 % des asthmatiques souffrent d’obésité (CDC, 2013), ce qui donne un phénotype d’asthme qui n’est pas l’asthme allergique classique médié par l’inflammation de type 2, c’est un asthme différent qui se développe généralement à un âge plus avancé et avec un pourcentage plus élevé chez les femmes.

Ce phénotype d’asthme se caractérise par un tableau inflammatoire similaire au précédent, mais d’origine différente ; et curieusement, des concentrations d’oxyde nitrique exhalé bien inférieures à celles d’une personne saine.
Cet asthme produit un déséquilibre entre L-arginine et ADMA, qui conduit au découplage de l’enzyme NOS2 dans les cellules pulmonaires et donc à une production accrue d’anion superoxyde et moindre d’oxyde nitrique, augmentant le stress oxydatif et finalement l’inflammation.
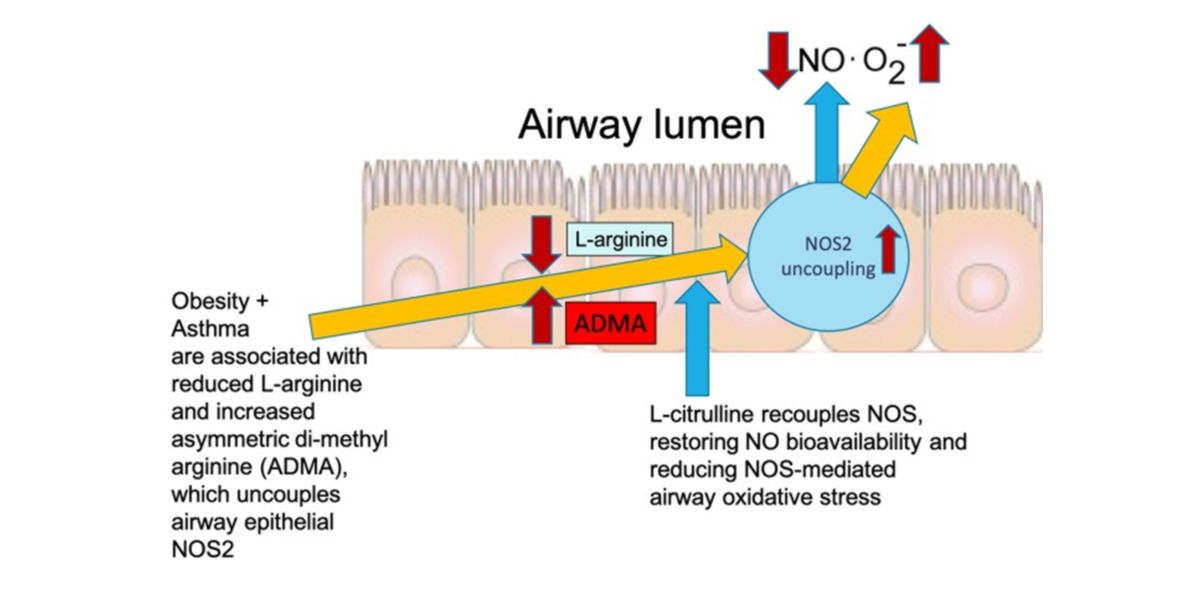
Figure X. Physiopathologie du stress oxydatif autocrine chez les patients obèses asthmatiques non type 2.
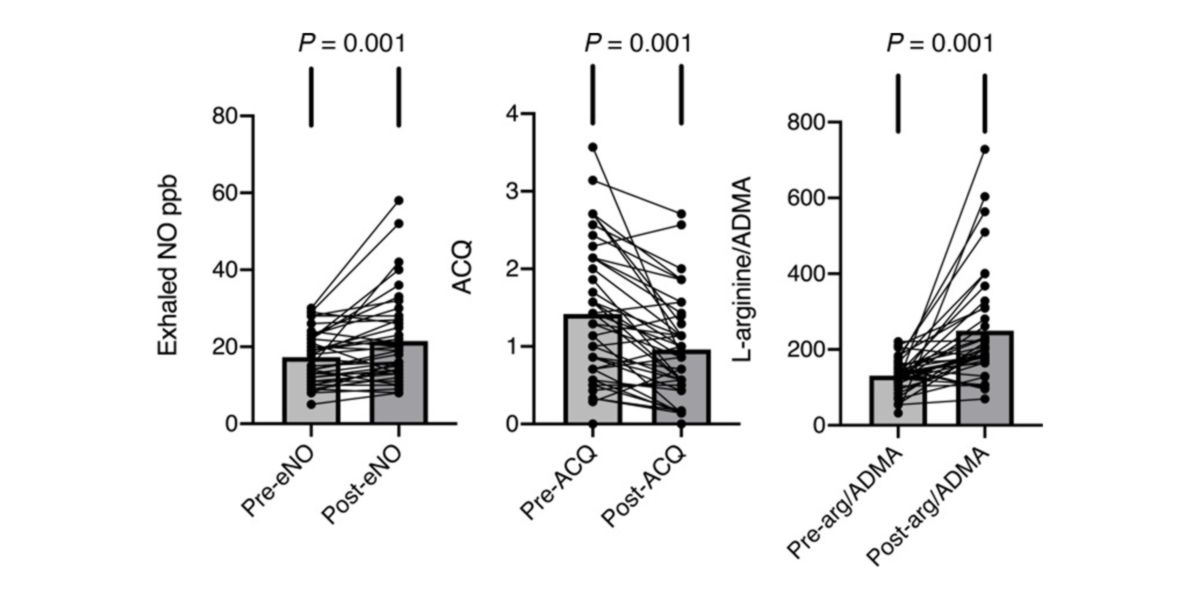
Figure XI. Effets de la consommation de 15 g/jour de citrulline sur les concentrations d’oxyde nitrique exhalé (gauche), les symptômes d’asthme (centre) et le ratio L-arginine/ADMA (droite).
Références bibliographiques
- Galanter, J., & Boushei, H. (2016). Drugs Used in Asthma.
- King, D. E., Mainous, A. G., Geesey, M. E., & Woolson, R. F. (2005). Dietary Magnesium and C-reactive Protein Levels. Journal of the American College of Nutrition, 24(3), 166–171.
- Aldini, G., Altomare, A., Baron, G., Vistoli, G., Carini, M., Borsani, L., & Sergio, F. (2018). N-Acetylcysteine as an antioxidant and disulphide breaking agent: the reasons why. Free Radical Research, 52(7), 751–762.
- Rogers, D. F. (2004). Airway mucus hypersecretion in asthma: An undervalued Pathology? Current Opinion in Pharmacology, 4(3), 241–250.
- Pomilio, A. B., Trajtemberg, S., & Vitale, A. A. (2002). High-performance capillary electrophoresis analysis of mate infusions prepared from stems and leaves of Ilex paraguariensis using automated micellar electrokinetic capillary chromatography. Phytochemical Analysis, 13(4), 235–241.
- Saldaña, M. D. A., Zetzl, C., Mohamed, R. S., & Brunner, G. (2002). Extraction of methylxanthines from guaraná seeds, maté leaves, and cocoa beans using supercritical carbon dioxide and ethanol. Journal of Agricultural and Food Chemistry, 50(17), 4820–4826.
- Holguin, F., Grasemann, H., Sharma, S., Winnica, D., Wasil, K., Smith, V., … Que, L. G. (2019). L-Citrulline increases nitric oxide and improves control in obese asthmatics. JCI Insight, 4(24).
- Wilkinson, M., Hart, A., Milan, S. J., & Sugumar, K. (2014). Vitamins C and E for asthma and exercise-induced bronchoconstriction. Cochrane Database of Systematic Reviews, 2014(6), CD010749.
- Troisi, R. J., Willett, W. C., Weiss, S. T., Trichopoulos, D., Rosner, B., & Speizer, F. E. (1995). A prospective study of diet and adult-onset asthma. American Journal of Respiratory and Critical Care Medicine, 151(5), 1401–1408.
- Olin, J. T., & Wechsler, M. E. (2014). Asthma: Pathogenesis and novel drugs for treatment. BMJ (Online), 349, g5517.
- Hemilä, H. (2014). The effect of vitamin C on bronchoconstriction and respiratory symptoms caused by exercise: A review and statistical analysis. Allergy, Asthma and Clinical Immunology, 10(1), 58.
- Hemilä, H. (2014). Vitamin C and asthma. Journal of Allergy and Clinical Immunology, 134(5), 1216.
- Abuabat, F., AlAlwan, A., Masuadi, E., Murad, M. H., Jahdali, H. Al, & Ferwana, M. S. (2019). The role of oral magnesium supplements for the management of stable bronchial asthma: a systematic review and meta-analysis. Npj Primary Care Respiratory Medicine, 29(1), 4.
- Rosanoff, A., Weaver, C. M., & Rude, R. K. (2012). Suboptimal magnesium status in the United States: Are the health consequences underestimated? Nutrition Reviews, 70(3), 153–164.
- Emelyanov, A., Fedoseev, G., & Barnes, P. J. (1999). Reduced intracellular magnesium concentrations in asthmatic patients. European Respiratory Journal, 13(1), 38–40.
- de Baaij, J. H. F., Hoenderop, J. G. J., & Bindels, R. J. M. (2015). Magnesium in man: Implications for health and disease. Physiological Reviews, 95(1), 1–46.
- Kazaks, A. G., Uriu-Adams, J. Y., Albertson, T. E., Shenoy, S. F., & Stern, J. S. (2010). Effect of oral magnesium supplementation on measures of airway resistance and subjective assessment of asthma control and quality of life in men and women with mild to moderate asthma: A randomized placebo controlled trial. Journal of Asthma, 47(1), 83–92.
- DiNicolantonio, J. J., O’Keefe, J. H., & Wilson, W. (2018). Subclinical magnesium deficiency: A principal driver of cardiovascular disease and a public health crisis. Open Heart, 5(1), e000668.
Articles liés
- On te raconte tout sur l’asthme et la pratique du sport. Clique ici.
- Si tu es sportif, tu voudras sûrement savoir comment la technologie peut te soutenir… continuer la lecture.
 Blog de Fitness, Nutrition, Santé et Sport | HSN Blog Dans le Blog de HSNstore vous trouverez des conseils sur Fitness, sport en général, nutrition et santé – HSNstore.com
Blog de Fitness, Nutrition, Santé et Sport | HSN Blog Dans le Blog de HSNstore vous trouverez des conseils sur Fitness, sport en général, nutrition et santé – HSNstore.com 





